КОЛЕНО / КОСТНО-ТРАВМАТИЧЕСКИЕ ИЗМЕНЕНИЯ
Содержание
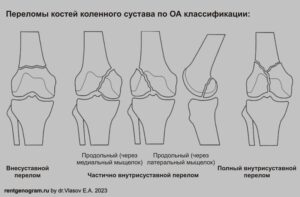
Классификация AO перелома бедренной и большеберцовой костей
Cогласно УКП AO/ASIF, выделяют следующие группы переломов.
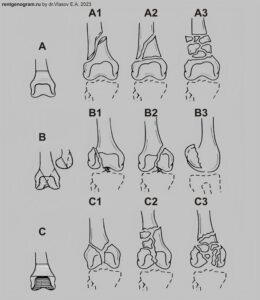
Дистальный метаэпифиз бедра:
- А — внесуставные переломы: простые (А1), клиновидные (А2) и сложные многооскольчатые (АЗ);
- В — внутрисуставные неполные (часть суставной поверхности не повреждена): латерального мыщелка (В1), медиального мыщелка (В2) и фронтальные переломы (ВЗ);
- С — внутрисуставные полные (вся суставная поверхность представлена костными фрагментами): простой Т- или Y-образный (С1), клиновидный (С2) и многооскольчатый (СЗ).
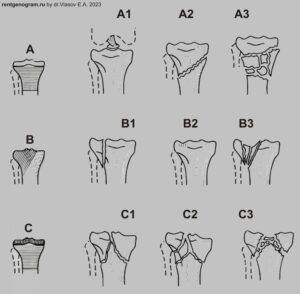
Проксимальный отдел голени (большеберцовая и малоберцовая кости):
- А — внесуставные переломы: отрывные (А1) — головки малоберцовой кости А1.1, бугристости большеберцовой кости А1.2, межмыщелкового возвышения большеберцовой кости А1.3; простые (А2); клиновидные и сложные (АЗ);
- В — внутрисуставные неполные: клиновидные (раскалывание) — (В 1), импрессионные (вдавление) — (В2), клиновидно-импрессионные (ВЗ);
- С — внутрисуставные полные: в сочетании с простым метаэпифизарным (С1), в сочетании с оскольчатым метаэпифизарным (С2), многооскольчатый (СЗ).
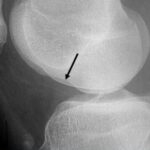
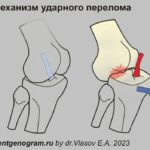
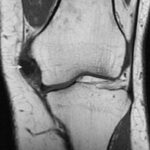
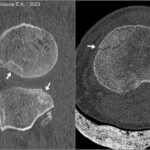
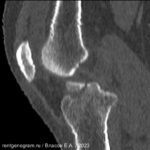
Перелом соударения и его признак «глубокой борозды»
Боковая рентгенограмма колена демонстрирует признак глубокой борозды (стрелка). Иногда при разрыве ПКС силы травмы достаточно вызвать костно-хрящевой импрессионный перелом латерального мыщелка бедренной кости, который на рентгенограмме виден как признак «глубокой борозды».Перелом Segond
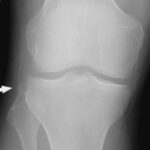
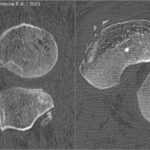
Впервые описанный Paul Segond в 1879 г., остаются во многих отношениях спорными. Механизм окончательно не определен, но считается, что травма вторична по отношению к чрезмерной внутренней ротации и варусной деформации.
При переломе типа Сегонда вовлеченная областью — латеральная коллатеральная связка, которая включает среднюю треть кости с её глубоким слоем.
Классический рентгенологический вид перелом Сегонда — отрывной перелом большеберцовой кости дистальнее суставной поверхности плато латерального мыщелка, в месте прикрепления латеральной капсулярной связки. Небольшой эллиптический отрывной фрагмент постоянного размера, отделен от исходной кости сагиттально ориентированной линией перелома, и лучше всего видно на рентгенограммах колена в прямой проекции.
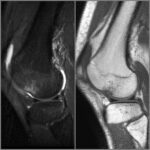
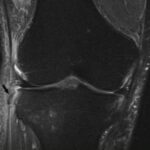
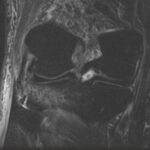
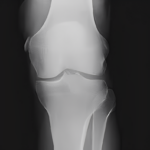
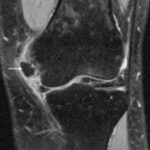
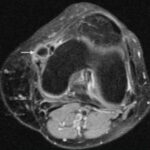
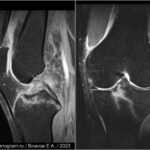
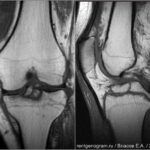
Болезнь Пеллегрини-Штиды
Участок низкого сигнала (плотная ткань) вдоль проксимальной зоны медиальной коллатеральной связки (МКС) соответствует очагу окостенения. МКС утолщена и демонстрирует промежуточную интенсивность сигнала (свидетельствует о хроническом разрыве). Окостенение хронически травмированной МКС известна как болезнь Пеллегрини-Штиды.
Вальгусная травма чаще всего обычно происходит из-за прямого удара в латеральную сторону колена, что приводит к растяжению или разрыву поверхностной и/или глубокой МКС.
Считается, что окостенение внутри МКС представляет собой организацию локального кровоизлияния после первоначальной травмы и разрыва связки. Рентген коленного сустава в прямой проекции достоверно демонстрирует наличие оссификата МКС.
Лечение консервативное, при отсутствии эффекта — хирургическое удаление оссификата и реконструкция МКС.
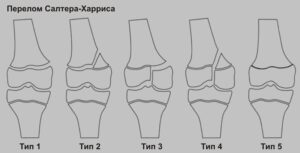
Перелом Салтера-Харриса
Переломы зоны роста (пластинки роста) у детей. Переломы дистального эпифиза бедренной кости часто встречаются у детей и составляют около 1% всех переломов [43]. Они поражают в основном подростков (70%) во время занятий спортом или при травмах. Основным механизмом травмы является варусная/вальгусный стресс; травмы гиперэкстензии встречаются реже [44,45]. Переломы классифицируют по Салтеру-Харрису:- тип 1: перелом, который пересекает всю физико-метафизарную границу (10%);
- тип 2: наиболее частая картина (70%), варусно-вальгусное смещение, связанное с метафизарным фрагментом переменной размер;
- тип 3: перелом медиального или латерального мыщелка;
- тип 4: перелом с вовлечением мыщелков и метафиза;
- тип 5: поражение физического.
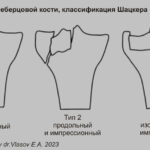
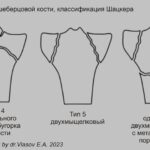
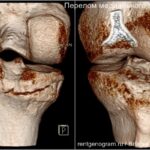
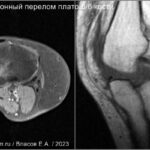
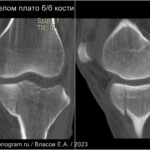
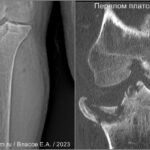
Перелом большеберцовой кости
Переломы плато большеберцовой кости первоначально назывались «бамперными» переломами из-за их связи с ударами бампера автомобиля о колено. Переломы латеральной плато возникают чаще (75-80%) и могут сопровождаться разрывом ПКС и МКС. Повреждения медиального плато обычно более тяжелое с повреждением ЗКС и подколенной артерии. Переломы могут пропустить на обычной рентгенограмме. МРТ показывает четко очерченную линейную область на T1, которая окружена зоной отека костного мозга (↑STIR). Наиболее широко используется классификация Шацкера [50,51]:- тип 1: расщепленный (клиновидный) перелом латерального плато без суставной импрессии;
- тип 2: расщепленный (клиновидный) клиновидный перелом латерального плато, связанный с суставной импрессией (расщепленный/вдавленный перелом боковой);
- тип 3: изолированный перелом суставной впадины латерального плато (перелом латеральной впадины);
- тип 4: перелом медиального плато, наиболее вероятно связанный с переломом бугра большеберцовой кости;
- тип 5: двухмыщелковый перелом без вовлечения метафиза;
- тип 6: одномыщелковый или двухмыщелковый перелом с метафизарным поражением.
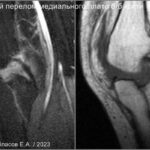
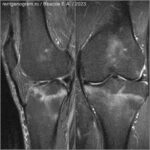
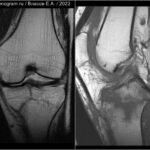
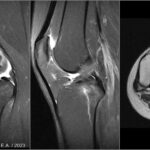
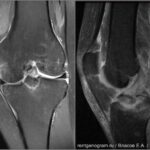
Скрытый и незавершенный перелом (трещина)
Скрытым переломом называют такой перелом, который не виден при проведении рутинной рентгенографии, но может быть обнаружен на МРТ или КТ. Незавершенный перелом (трещина) — нарушение целостности костной ткани, без формирования отломков и без смещения. Прохождение внутрикостных линий травматического воздействия с полосовидными или «молниевидными» участками разрушения трабекул губчатой кости сопросождаются отёком костного мозга (повышен сигнал на STIR) в силу чего лучше видны на МРТ и хуже видны (или вообще не заметны) на КТ.Авульсивный перелом
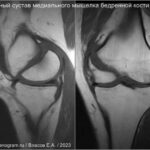
Может быть оторван костный фрагмент в точке прикрепления латеральной и медиальной коллатеральных связок к соответствующим надмыщелкам бедренной кости [31,32]. Медиальные отрывы могут наблюдаться при растяжении связок коленного сустава, либо изолированно, либо в дополнение к разрыву передней крестообразной связки. Боковые отрывы требуют травм с более высокой энергией (вывих колена).Стресс-перелом (усталостный перелом)
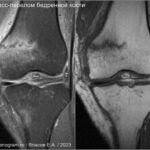
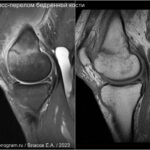
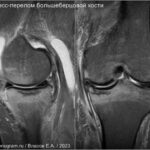
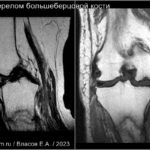
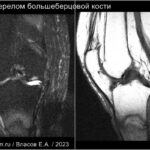
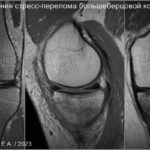
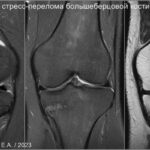
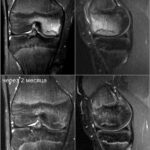
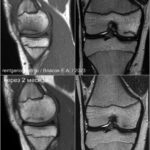
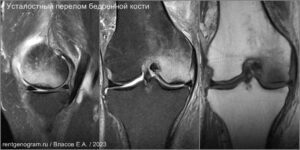
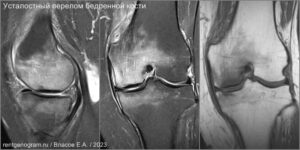
Стрессовые переломы (синоним: маршевые переломы, лоозеровская зона костной перестройки) возникают у здоровых людей в условиях резко возросшей нагрузки на неподготовленную костную ткань. Чаще у спортсменов, выполняющих прыжки (баскетбол или волейбол). Средние и дистальные переломы диафиза чаще возникают у бегунов на длинные дистанции и у пациентов, которые начали носить тяжести.Повторяющаяся максимальная нагрузка вызывает ускоренное ремоделирование кости, что может привести к стрессовому перелому при продолжении деятельности. Перелом начинается как кортикальный разрыв, который прогрессирует при продолжающейся нагрузке. В трубчатых костях стрессовые переломы часто бывают поперечными, но могут быть продольными или косыми, особенно в большеберцовой кости. У больных возникают боли, связанные с активной деятельностью и облегчаются в покое. Клинические признаки — локальные отеки и местная боль.
Лечение: обезболивание и покой.
На МРТ линия перелома ↓ на Т1 с прилежащими участками отека костного мозга (↑STIR). Могут быть периостальные изменения и отек в прилежащих мягких тканях. Может быть формирующаяся периостальная и эндостальная «мозоль». Рентгенограммы демонстрируют легкое утолщение кортикала. Стресс-переломы в том числе могут возникать в латеральных массах крестца, пяточной кости и костях предплюсны.
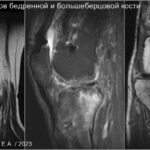
Недостаточностный перелом
Недостаточный субхондральный перелом бедренной кости возникает в типичном месте (медиальный мыщелок бедренной кости и субкапитальная зона головка бедренной кости) кости, чаще у женщины и у пожилых людей. Причиной такого перелома является возросшая нагрузка на за ранее ослабленную костную ткань (чаще всего системный остеопороз). Перед появлением участка компрессионной деформации субхондральной зоны губчатой костной ткани развивается так называемый трабекулярный отёк костного мозга (на данной стадии изменения обратимы при полном исключении физической нагрузки на эту конечность).Костная консолидация и ложный сустав
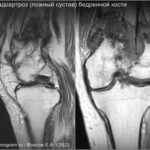
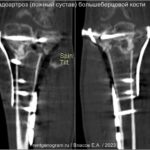
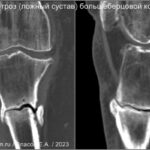
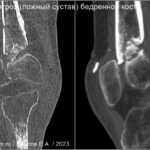
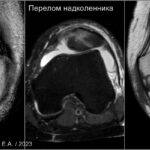
В норме у здорового человека костное сращение развивается при отсутствии осложнений через 6-8 недель (быстрее в фалангах пальцев — 3 недели и дольше в большеберцовой кости 2-3 месяца). При развитии осложнений, таких как интерпозиция мягких тканей, выраженный отёк, дислокация костных отломков, отсутствие обеспечения должной иммобилизации на период формирования костной мозоли может быть нарушено костное сращение и сформирован ложный сустав (псевдоартроз). Признаки ложного сустава: отсутствие непрерывности костного кортикала, закрытие костномозгового канала (формированием склероза по краям отломков), возможны костные остеофиты.Перелом надколенника
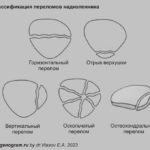
Классификация Нейрета [83,84]:
- тип А: горизонтальный перелом (около 50%)
- тип B: вертикальный перелом (около 20%)
- тип C: оскольчатый перелом с ущемлением мыщелков бедренной кости и потенциальным повреждением как бедренной кости, так и хряща надколенника.
- тип D: костно-хрящевая травма
- тип E: отрыв вершины надколенника
Список используемой литературы
- Guillaume Bierry «Skeletal Trauma. A Mechanism-Based Approach of Imaging» ISBN: 978-0-323-85475-7
- Jamshid Tehranzadeh, MD «Musculosceletal Imaging Cases» / The McGraw-Hill Radiology Series / Series Editor: Robert J.Ward, MD ISBN: 978-0-07-164113-5
- [31] R. Beckett, P. Le, M. Rheinboldt, A. Petraszko, Avulsion fractures of the knee: a review of the pathophysiology, radiographic, and cross-sectional imaging features, Emerg. Radiol. 26 (6) (2019) 683–689.
- [32] S. Haddad, A. Sallent, J. Minguell, E. Castellet, Avulsion of the femoral attachment of the medial collateral ligament of the knee associated to complete tear of the posterior cruciate ligament: a case report, Surg. J. (N Y) 3 (1) (2017) e38–e41.
- [52] B.K. Markhardt, J.M. Gross, J.U. Monu, Schatzker classification of tibial plateau fractures: use of CT and MR imaging improves assessment, Radiographics 29 (2) (2009) 585–597.
- [51] N.P. Walton, S. Harish, C. Roberts, C. Blundell, AO or Schatzker? how reliable is classification of tibial plateau fractures?, Arch. Orthop. Trauma Surg. 123 (8) (2003) 396–398.
- [83] M. Jarraya, L.E. Diaz, W.F. Arndt, F.W. Roemer, A. Guermazi, Imaging of patellar fractures, Insights Imaging 8 (1) (2017) 49–57.
- [84] J.S. Melvin, S. Mehta, Patellar fractures in adults, J. Am. Acad. Orthop. Surg. 19 (4) (2011) 198–207.