ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ИЗМЕНЕНИЙ ПОЗВОНКОВ
1. КОМПРЕССИЯ ПОЗВОНКОВ
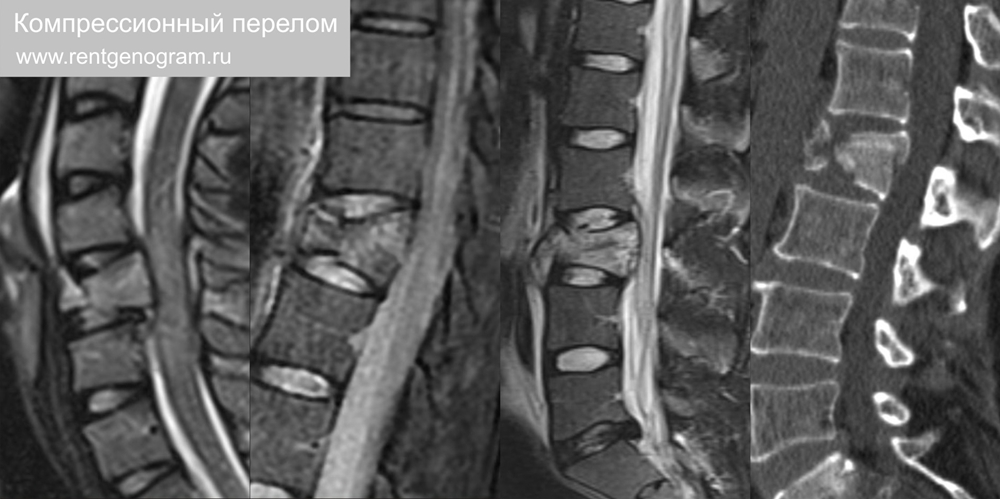
1.1 Компрессионный перелом
Клиновидная деформация позвонка, вызванная травматическим сгибанием и вертикальной нагрузкой. Сочетается с отрывом переднего верхнего края и дислокацией заднего края в просвет позвоночного канала. Бывают стабильными и нестабильными. По степени компрессии: I степень до 25%, II степень 25-40% и III степень более 40% (по H.K.Genant, 1993). Типичные локализации: C5-7, Th1-3, Th6-7 и Th12-L2. В острую стадию и до 3-5 месяцев сохраняется отёк и геморрагическое пропитывание в теле позвонка (на МРТ ↑STIR).
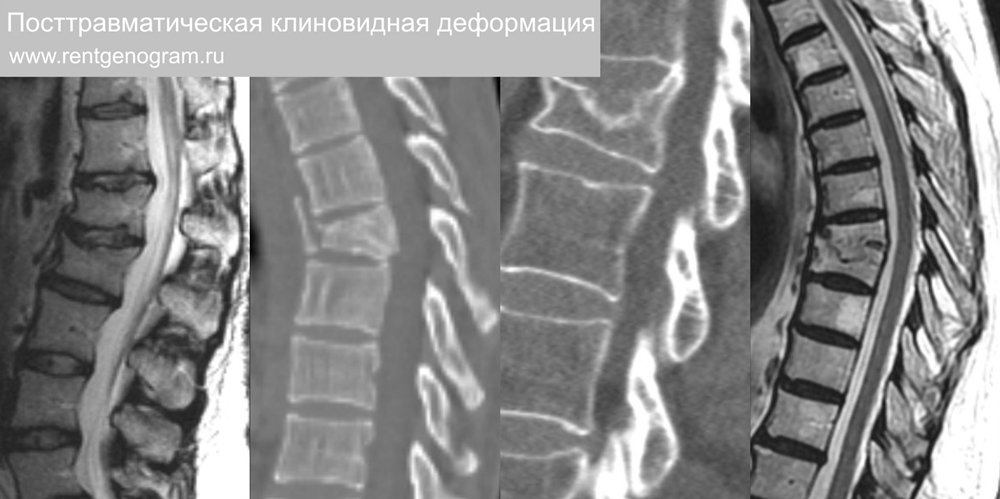
1.2 Клиновидная деформация
Стойкая клиновидная деформация тела позвонка за частую последствие компрессионного перелома, сохраняется на всю жизнь. Типично снижение высоты переднего края тела позвонка. Смятая часть позвонка может быть склерозирована (↑КТ, ↓Т1, ↓Т2, ↓STIR), не редко содержит травматический узел Шморля. Могут быть поттравматические анкилозы.
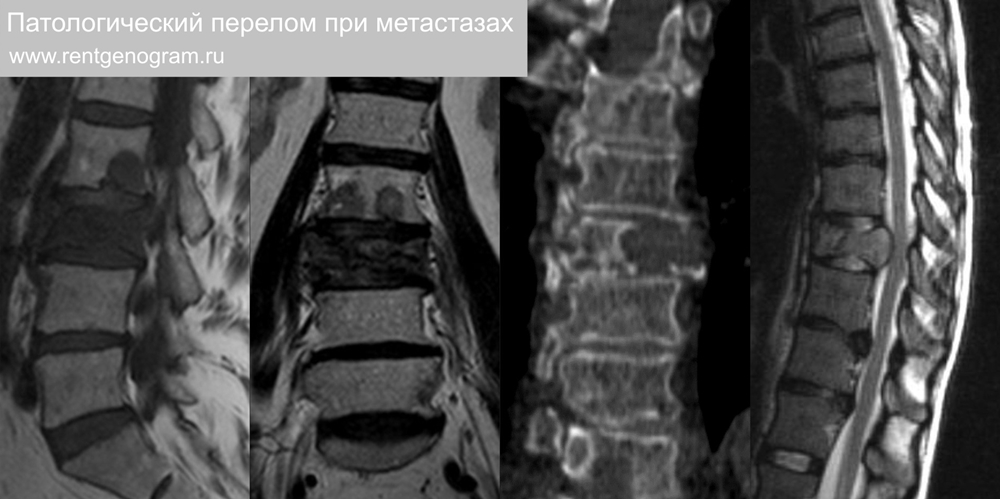
1.3 Патологический перелом на фоне метастаза
Почти всегда при литических или смешанных метастазах (чаще других: рак молочной железы, лёгкого и почки). Склеротические mts (чаще из рака простаты) почти никогда не приводят к перелому. Опухолевая ткань обычно чётко демаркирована от нормальной части позвонка. На КТ видно полное растворение кости, на МРТ чаще ↑STIR и ↓Т1. Типично экстравертебральное распространение (в том числе в позвоночный канал). В смежных позвонках типично наличие очаговых изменений.
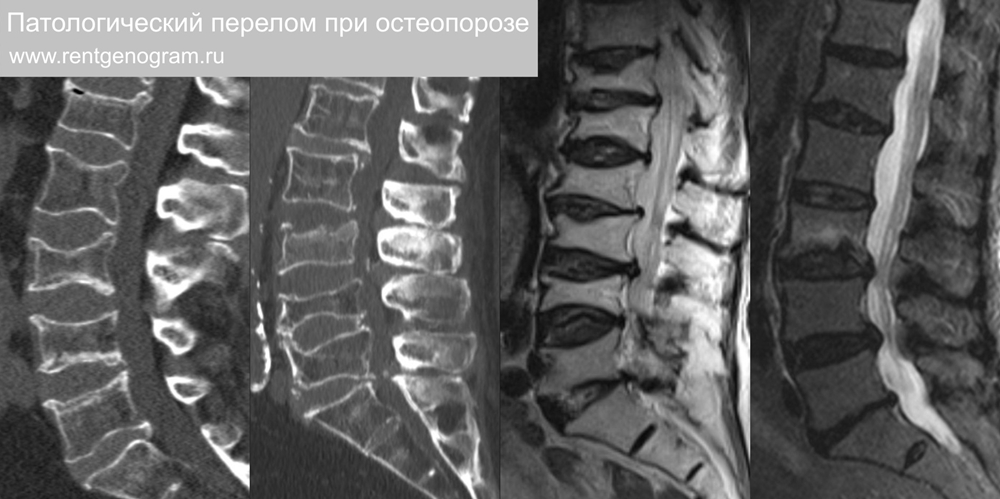
1.4 Патологический перелом на фоне остеопороза
Характерный вид двояковогнутой линзы или так называемого «рыбьего» позвонка. Типично полисегментарное поражение (реже встречается единичный поврежденный позвонок с деформацией верхней или нижней замыкательной пластинки с преимущественной утратой высоты центральной части тела). Снижение плотности губчатой костной ткани на КТ. Острая и подострая деформация на МРТ ↑ STIR. Высота межпозвонковых дисков увеличена или не изменена. Вертебропластика малоэффективна.
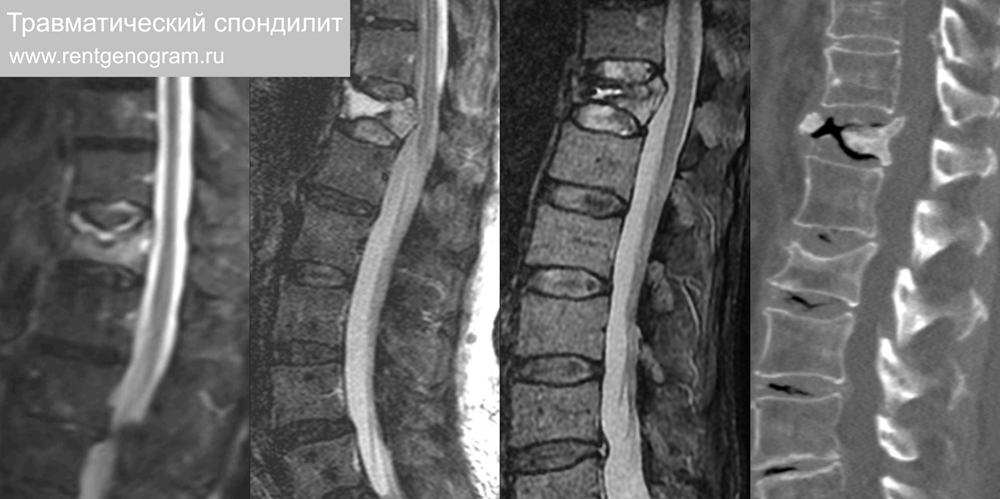
1.5 Травматический спондилит (болезнь Кюммеля)
При травматическом инфаркте развивается асептический некроз (внутрикостная горизонтальная полоса ↑STIR) с постепенным усилением клиновидной деформации за счёт локального остеопороза. В динамике заметна прогрессирующая усиливающаяся деформация. В диагностике предпочтительнее МРТ.
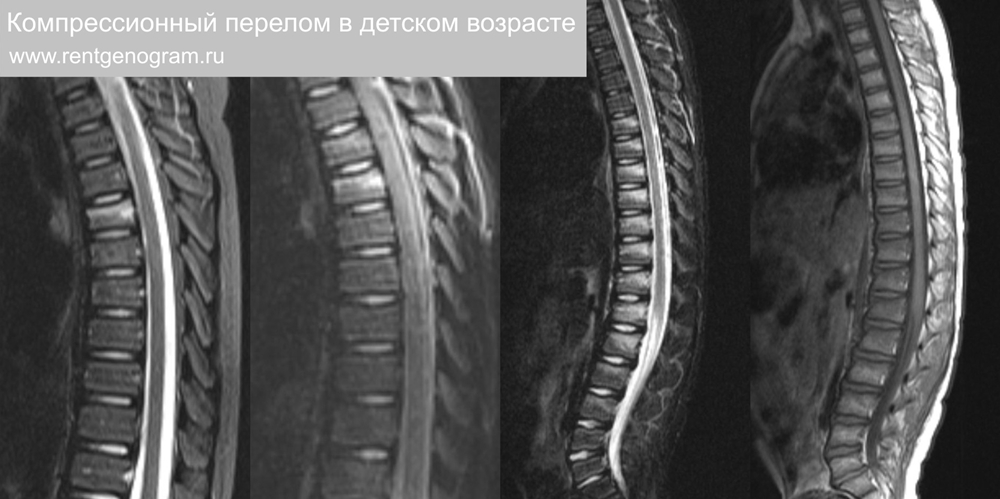
1.6 Травма и контузия позвонков в детском возрасте
Чрезвычайно часта гипердиагностика переломов позвонков (по формуле: «травма+мнимая деформация = диагноз перелом»). При низкоэнергетической травме (например, падение с качелей) может быть контузия без деформации в Th позвонках. Грудные позвонки повреждаются часто (следует учитывать что 6-7 позвонки в норме не безупречный прямоугольник, в норме имеют асимметрию высоты с преобладанием заднего края). Тяжелые травмы могут приводить к нарушению правильного развития тел позвонков.
2. ДЕФОРМАЦИЯ ПОЗВОНКОВ
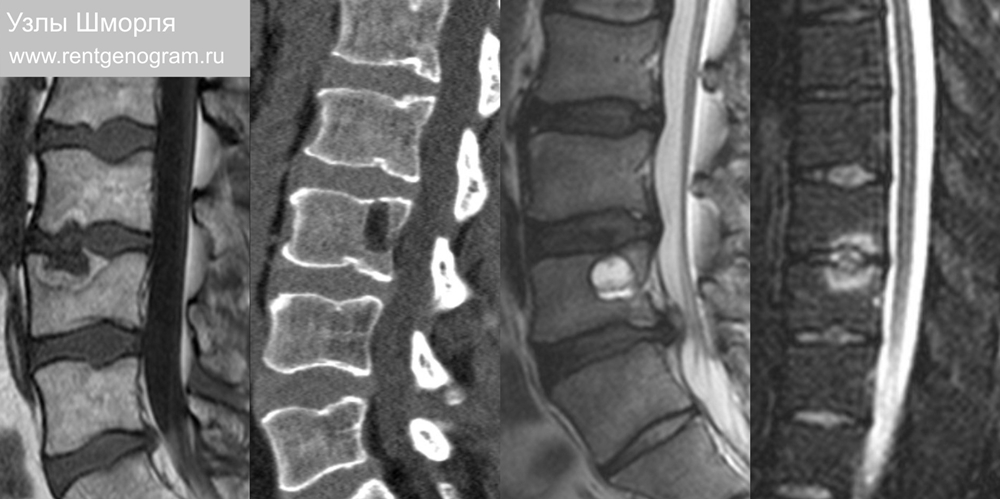
2.1 Узлы Шморля
Вдавление пульпозного ядра в замыкательной пластике позвонка разной степени выраженности. Часто гипердиагностика при неровности замыкательной пластины. Мультиэтиологичны: травма, аномалия развития, идиопатический (встречаются в норме). Редко имеют вид кисты или содержат газ («вакуум-феномен»).
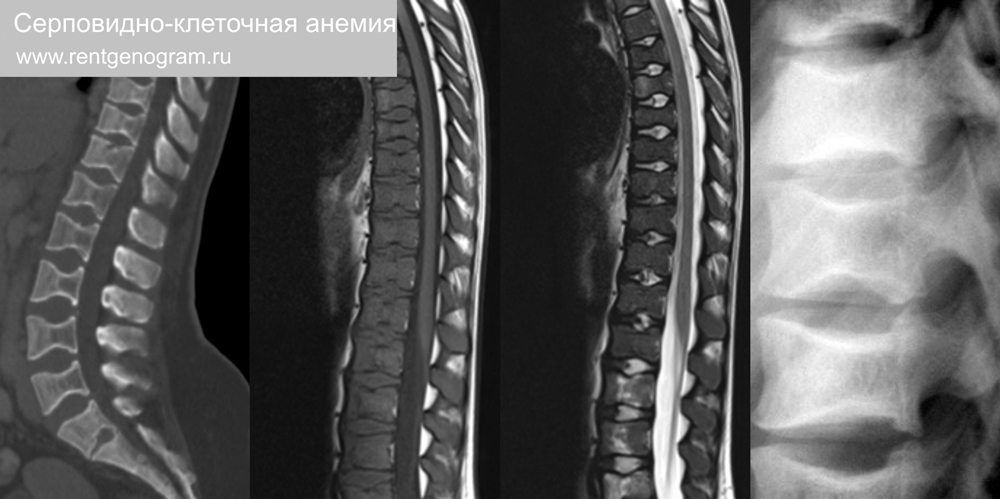
2.2 Серповидно-клеточная анемия
Наследственное аутосомно-рецессивное состояние, проявляется мультисистемной ишемией и инфарктом, а также гемолитической анемией. Самая высокая заболеваемость наблюдается у лиц африканского происхождения. Тела позвонков характерной Н-образной формы. На МРТ и КТ так же обнаруживается спленомегалия, аваскулярные некроза головок бедренных костей и склероз губчатого вещества костей таза.
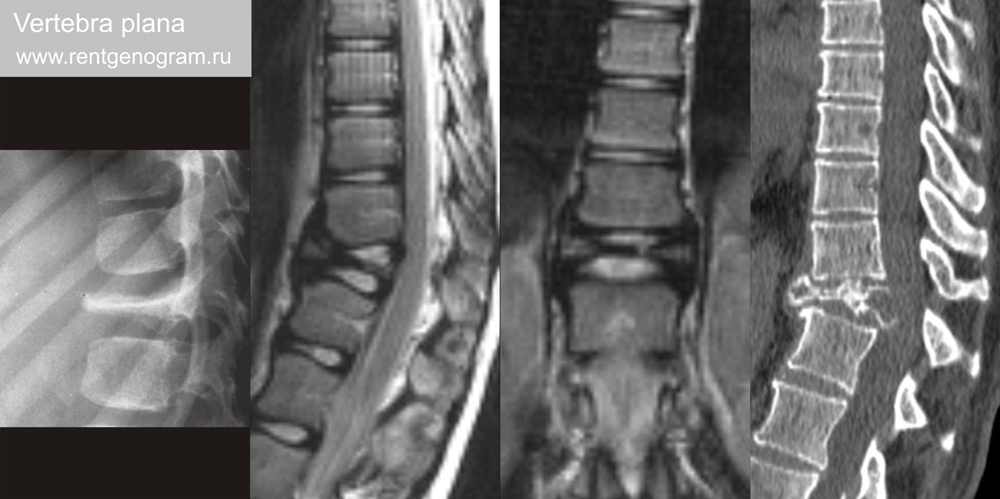
2.3 Vertebra plana
Термин, используемый, когда тело позвонка равномерно субтотально свою высоту, что представляет собой изолированный компрессионный коллапс тела. Межпозвонковые диски сохранены, кифоза обычно нет. В теле позвонка часто наблюдается усиление склероза. Причины разнообразны: травма, остеопороз, гистиоцитоз из клеток Лангерганса и лимфома. Удетей: несовершенный остеогенез, лейкемия, эозинофильная гранулема злокачественная опухоль (лейкемия, лимфома). Поражение обычно солитарное, множественное в случае: метастазы, множественная миелома, остеомиелит и туберкулёз.
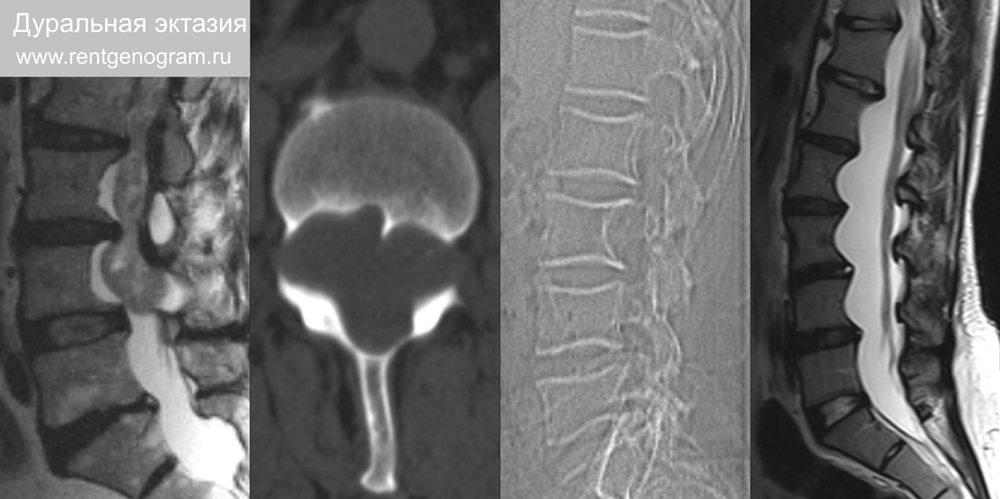
2.4 Дуральная эктазия (гребешковость заднего края позвонков)
«Парусное» вдавление задних краёв тел позвонков за счёт локальной костной атрофии, вовлекается 2-5 позвонков. Встречается при: синдром Марфана (наблюдается у в 60-90% эктазия твердой мозговой оболочки встречается у пациентов с этим синдромом), всегда происходит в поясничной области, синдром Элерса-Данлоса, синдром Лойса-Дитца, нейрофиброматоз 1 типа, несовершенный остеогенез и опухоли.
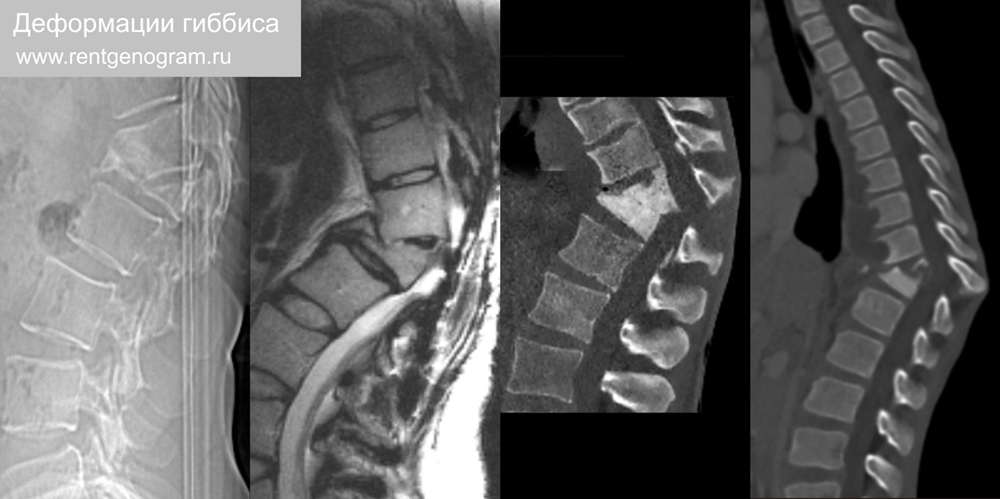
2.5 Кифоз гиббиса
Деформация гиббуса представляет собой структурный короткосегментный грудопоясничный кифоз, приводящий к резкому углу наклона. Врожденные причины: ахондроплазия, врожденный гипотиреоз (кретинизм ), синдром Аперта, Коффина-Лоури и мукополисахаридозы. Приобретенные: травма, туберкулёз и спондилодисцит.
3. ОСТЕОФИТЫ
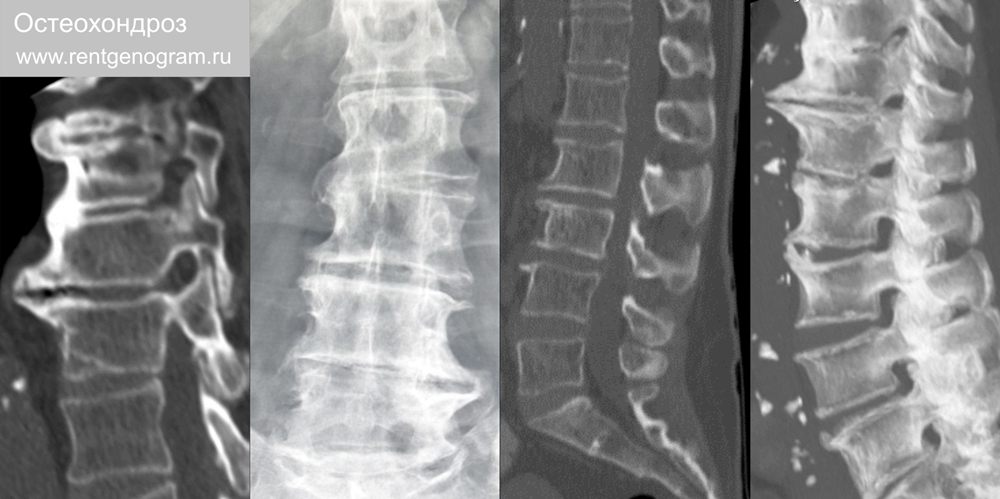
3.1 Остеохондроз и спондилёз
Остеохондроз – патологический дегенеративный процесс, вовлекающий межпозвоночный диск и соответствующие концевые пластинки тел позвонков. Дальнейшая стадия деформирующего спондилеза, являющаяся следствием нормального старения. Межпозвонковый остеохондроз характеризуется сужением дискового пространства, вакуум-феномена, эрозиями замыкательных пластинок и реактивными изменениями тела позвонка (остеофитами и изменениями Модика). Спондилёз – термин, отражающий дегенерацию диска, остефитогенез, гипертрофию и обызвествление продольной связки позвоночника.
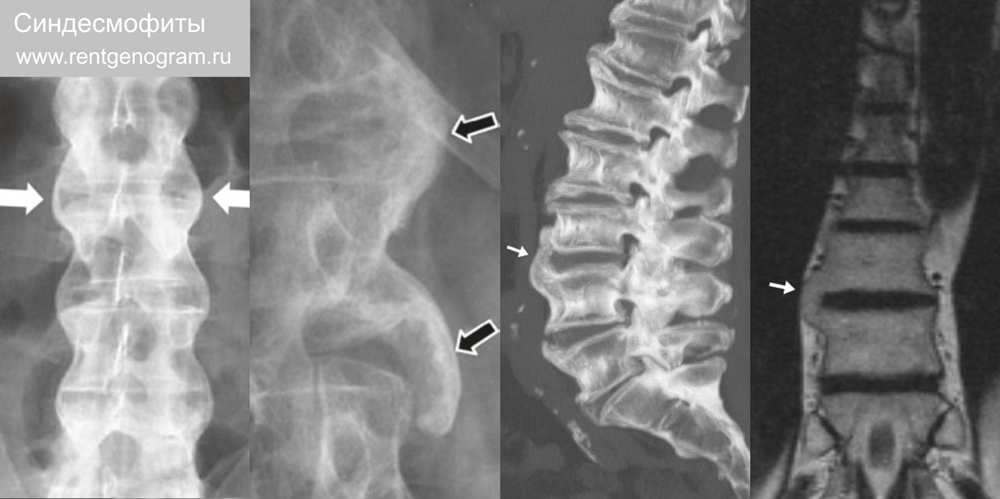
3.2 Синдесмофиты
Характерные паравертебральные остеофиты, распространяющиеся вертикально (в отличие от остеофитов, растущих горизонтально). Краевой синдесмофит — начинается от края тела одного позвонка и идёт краю тела следующего позвонка; двусторонние симметричные на фронтальном снимке типичны для болезни Бехтерева и воспалительных заболеваний кишечника. Некраевой синдесмофит: начинается от средней части тела позвонка и идёт к середине следующего позвонка; асимметричный и обычно крупный (характерно для псориатического и синдрома Рейтера).
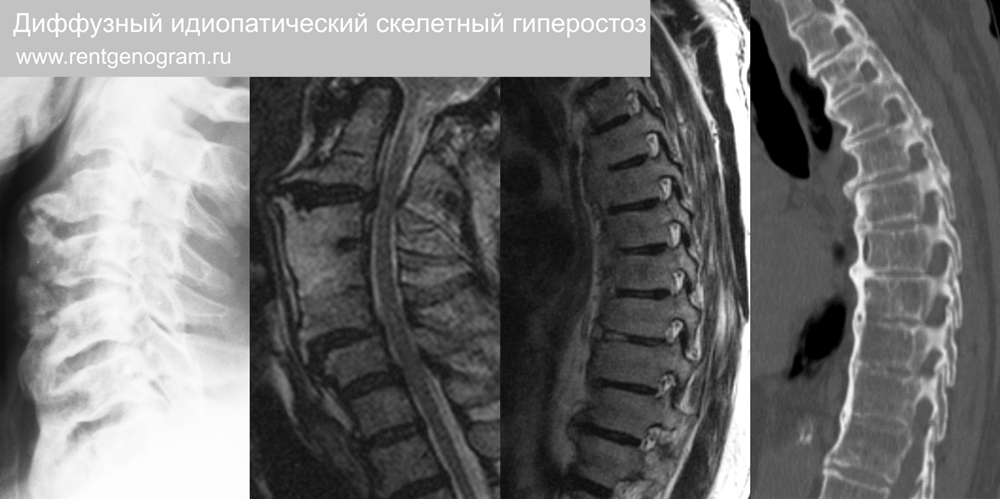
3.3 Диффузный идиопатический скелетный гиперостоз (ДИСГ, болезнь Форестье)
Заболевание с пролиферацией костей в местах прикрепления сухожилий и связок позвоночника, поражающее пожилых людей. Чаще всего в 60-70 лет с преобладанием мужчин. Ассоциирована с: ОЗПС, гипергликемия и ~ 1/3 пациентов с (+) HLA-B27. Преимущественное поражение шейного отдела и среднего грудного отдела («старческий кифоз»).
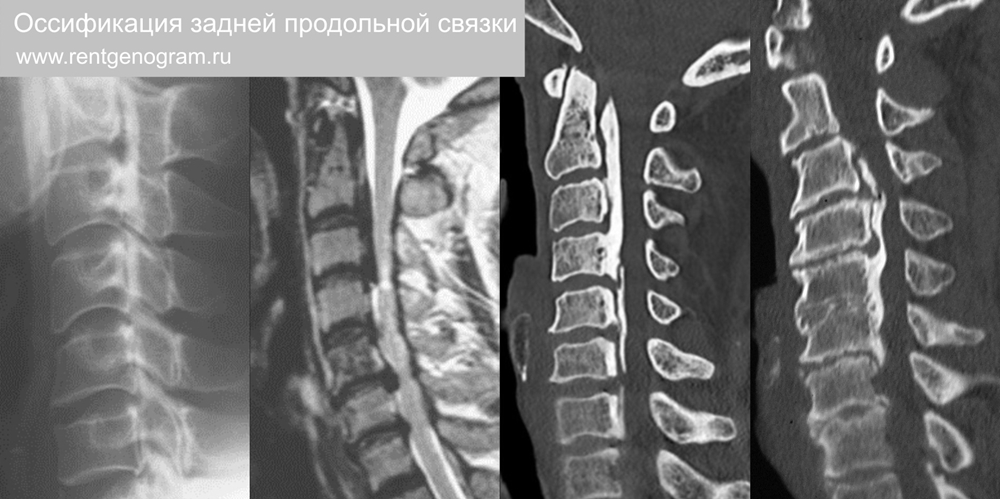
3.4 Оссификация задней продольной связки (ОЗПС)
Петрификация в задней продольной связке позвоночного столба. Высокая распространенность среди мужчин и пожилых людей. Может быть причиной спинального стеноза. Ассоциирована с: ДИСГ, оссификацией желтой связки и боленью Бехтерева. Локализация: шейный отдел 75%, грудной отдел 15% и поясничный отдел 10%.
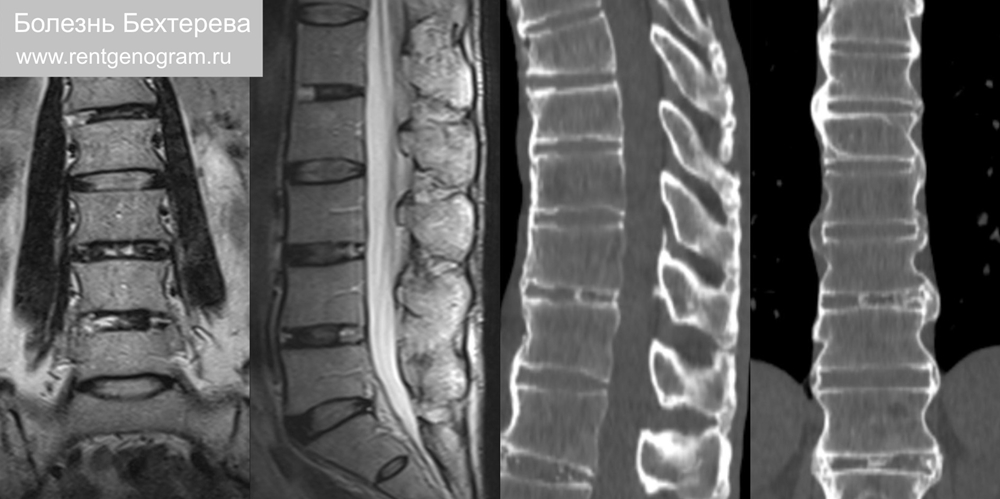
3.5 Болезнь Бехтерева (анкилозирующий спондилоартрит)
Серонегативная HLA-B27 спондилоартропатия с преимущественным поражением позвоночника. В основном у мужчин 15-35 лет. Почти всегда начинается как двусторонний симметричный сакроилеит. В поясничном отделе позвоночника болезнь первоначально поражает нижние сегменты позвоночника с восходящим прогрессированием приводя к характерно картине «бамбуковый палки» (окостенение в паравертебральных тканей и продольных связок позвоночника в сочетании с обширными боковыми костными перемычками — синдесмофитами). Тонкие, краевые синдесмофиты (в отличие от крупных центральных при псориазе и реактивном артрите, которые прикрепляются к середине тела позвонков). КТ грудной клетки выявляет интерстициальные заболевания легких с преобладанием верхних долей.
4. АНОМАЛИИ РАЗВИТИЯ
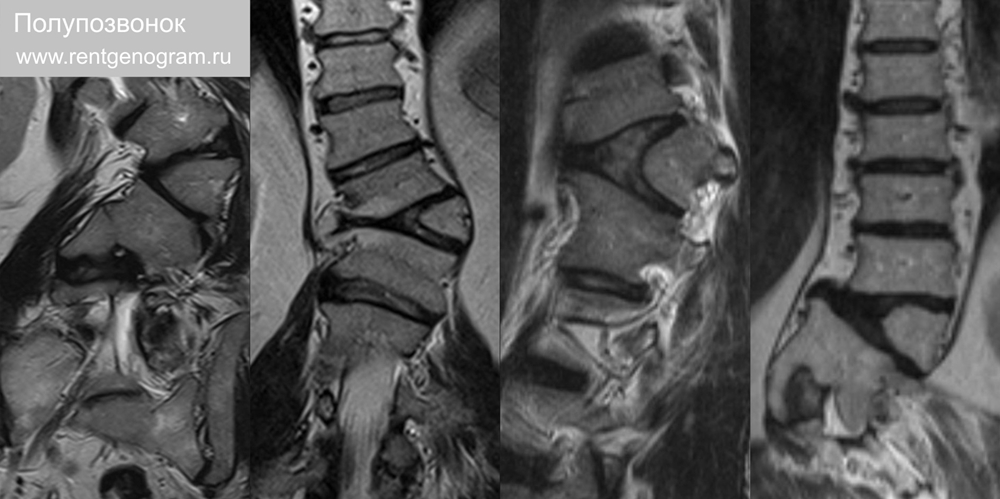
4.1 Полупозвонки и синостозы
Полупозвонок – аномалия позвоночника (спектр аномалий сегментации), возникающая в результате агенезии одной половины тела позвонка. Частая причина врожденного сколиоза. Полупозвонок как клин приводит к искривлению позвоночного столба в сторону. Синостоз (конкресценция, слияние, блокирование) — нарушение разделения двух или более соседних тел позвонков с отсутствием их разделения с недоразвитым м/п диском или полным его отсутствием. Синостоз может быть половинным или полным, односегментарным или полисегментарным (синдром Клиппеля-Фейля), ассоциирован с другими аномалиями.
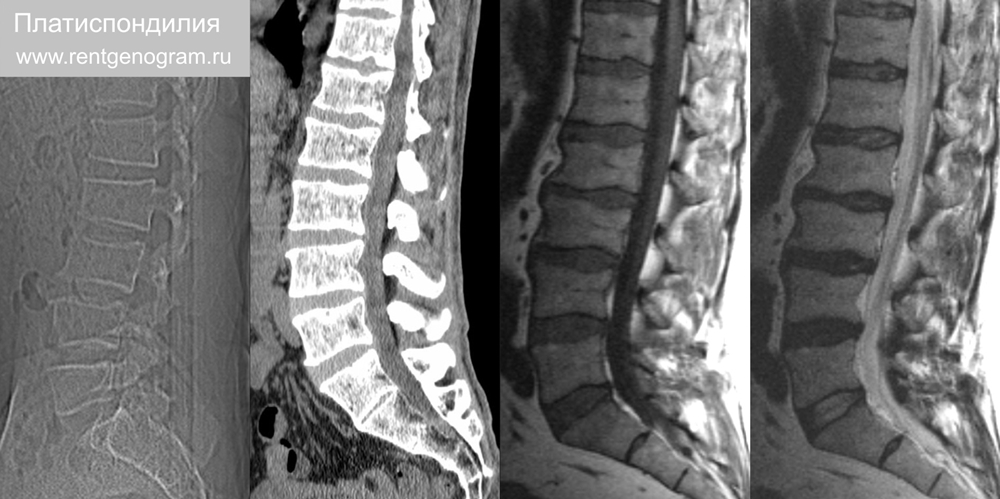
4.3 Платиспондилия
«Плоский» позвонок. Передний-задний размер существенно больше верхне-нижнего. Является аномалией развития. Обычно сочетается с врожденно узким позвоночным каналом. Типично для коренастых людей невысокого роста. Платиспондилия связана с: болезнь Гоше, метатрофическая дисплазия, синдром Моркио, несовершенный остеогенез, синдром Робертса.
5. ОСТЕОХОНДРОПАТИЯ
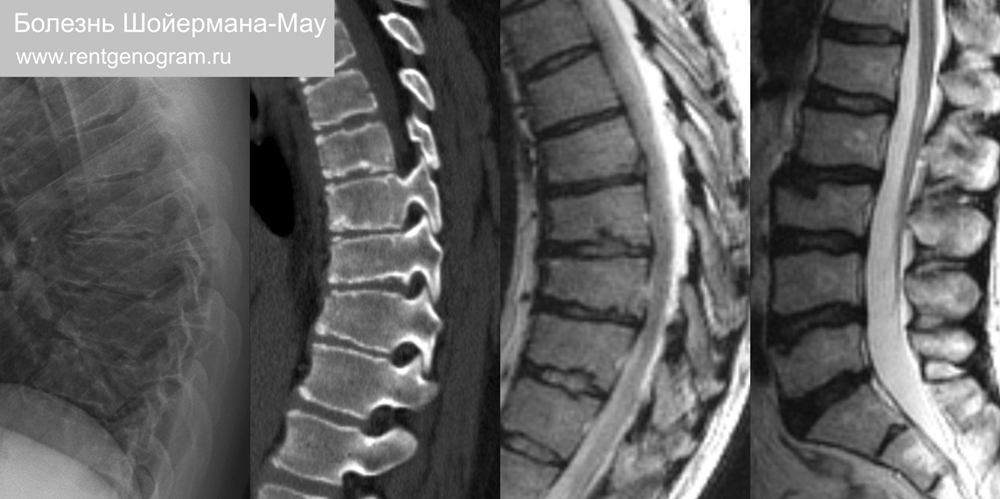
5.1 Болезнь Шойермана-Мау (ювенильный кифоз)
Распространенное заболевание, приводящее к кифозу грудного или грудопоясничного отдела позвоночника. Диагноз ставится на обзорной рентгенограмме. Встречается ~ у 5% населения в целом. Имеется сильная наследственная предрасположенность (возможно, аутосомно-доминантная). Тип I — только грудной отдел позвоночника, тип II — поражение нижнегрудного и поясничного отдела позвоночника. Сочетание признаков: клиновидная форма Th6-9 позвонков, узлы Шморля и усиленный кифоз.
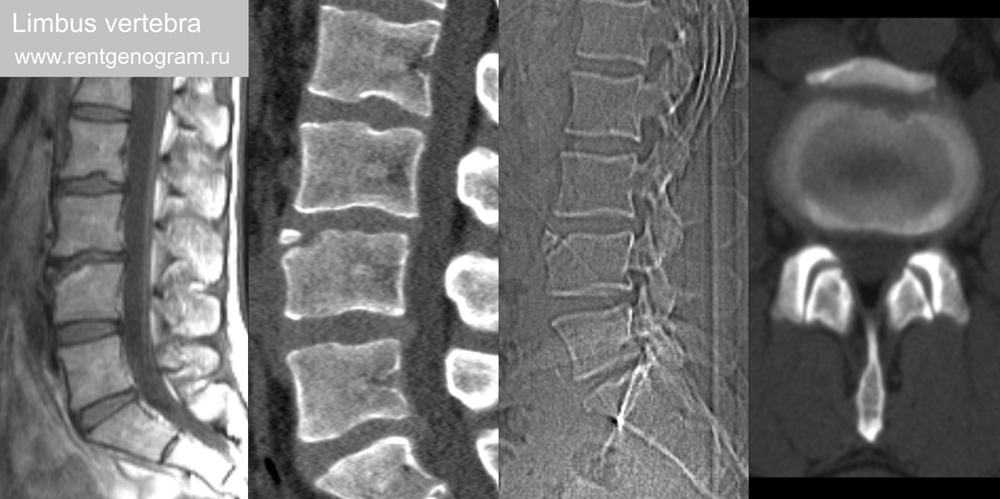
5.2 Краевой кант (limbus vertebra)
Кортикальный несросшийся вторичный центр окостенения, обычно передне-верхнего угла тела позвонка. Его формирование происходит в возрасте до 18 лет, но чаще он наблюдается у пожилых людей. Течение бессимптомное и выявляется случайно.
Фрагмент окружён кортикалом, треугольной формы в типичном месте у скошенного угла тела позвонка. Клиническое значение – важно отличать от оскольчатого перелома.
6. УТОЛЩЕНИЕ ЗАМЫКАТЕЛЬНЫХ ПЛАСТИН И СКЛЕРОЗИРОВАНИЕ СУБХОНДРАЛЬНЫХ ЗОН
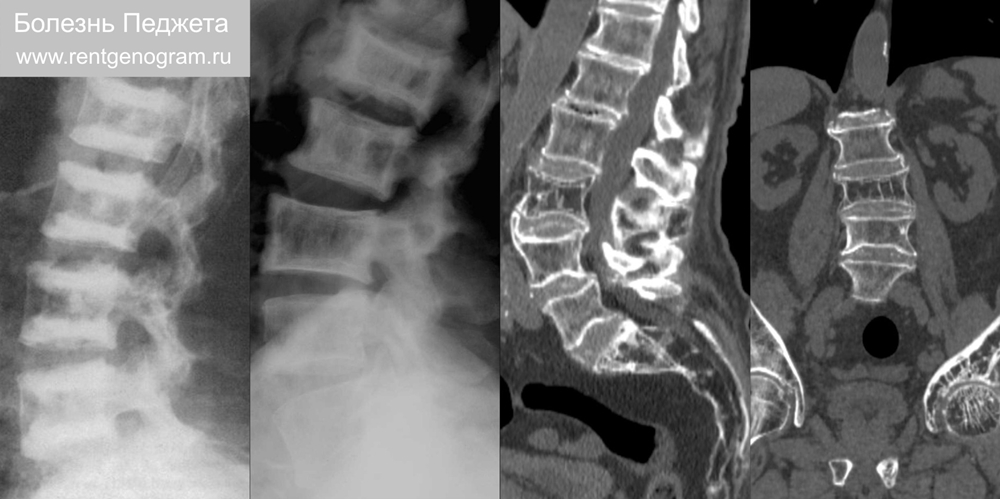
6.1 Болезнь Педжета (деформирующий остит)
Рентгенологические проявления: вздутие кости с утолщенным кортикалом, искривлениями, деформациями и огрубевшим трабекулярным рисунком. Чаще всего поражаются таз, позвоночник, череп и проксимальные части длинных костей.
Поражение нескольких костей (полиоссальная форма) встречается чаще, чем одиночное поражение (целесообразно обследование сцинтиграфией).
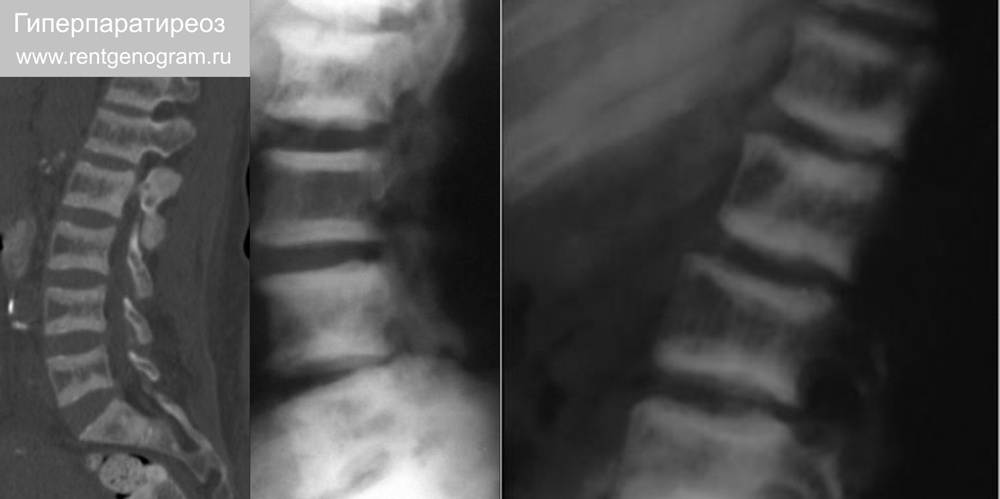
6.2 Гиперпаратиреоз
Результат избытка паратиреоидного гормона. Первичный или вторичный. Высокая плотность замыкательных пластинок на нескольких смежных уровнях позвонков, что создает чередующийся склеротический, прозрачный и снова склеротический вид. Требуется дифференцировать с болезнью Педжета и остеопетрозом.
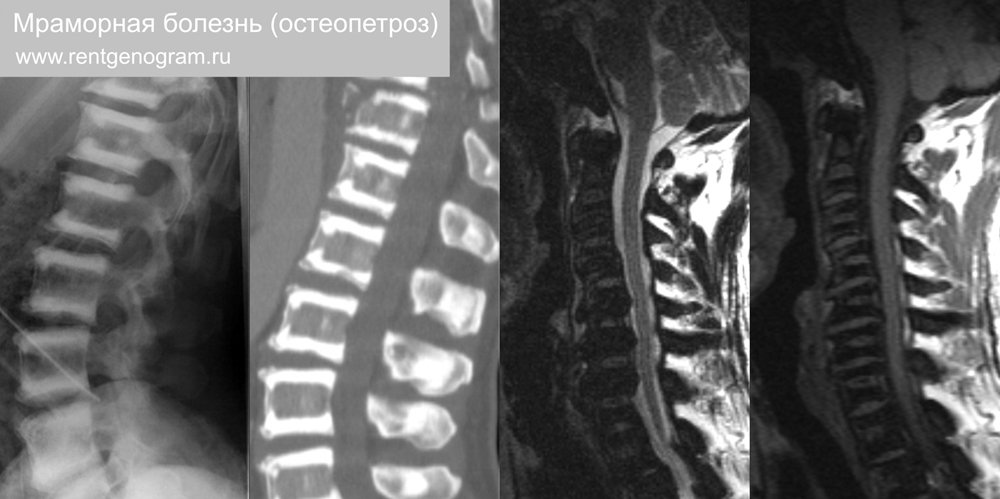
6.3 Остеопетроз
Остеопетроз (мраморная болезнь) — редкое наследственное заболевание. Кости становятся толстыми, склеротическими, с нарушенной архитектурой, что делает их хрупкими (патологические переломы). При I типе поражается свод черепа, позвоночник не затронут, низкий риск переломов. При II типе возникает склероз основания черепа, позвоночника, кости таза с высокими фосфатами в крови и рисками патологических переломов.
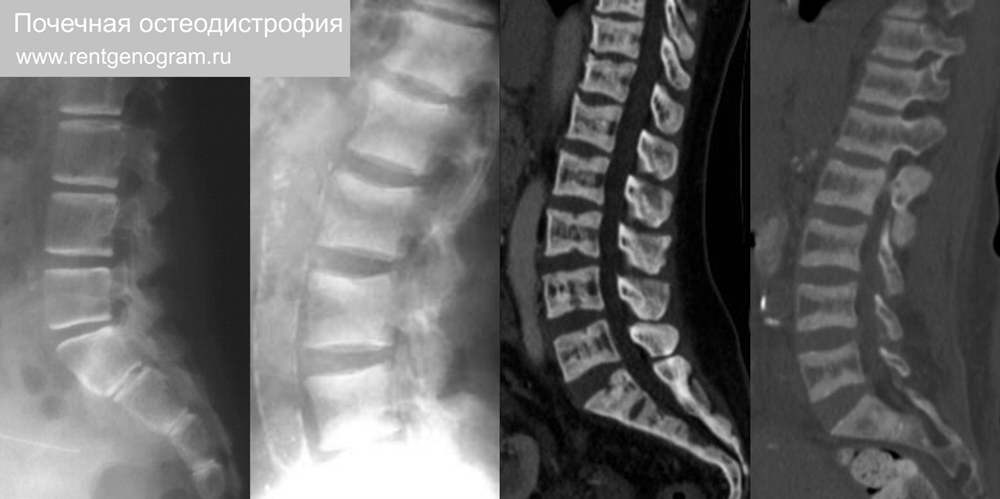
6.4 Почечная остеодистрофия
Замыкающие пластинки тел позвонков имеют повышенную плотность, что приводит к чередованию полос повышенной и нормальной плотности, напоминающих полосы на тельняшке. Хроническая болезнь почек приводит к метаболическим изменениям, связанным с гиперпаратиреозом с увеличением плотности кости в замыкательных пластинках позвонков.
7. ИЗМЕНЕНИЕ СТРУКТУРЫ ПОЗВОНКА
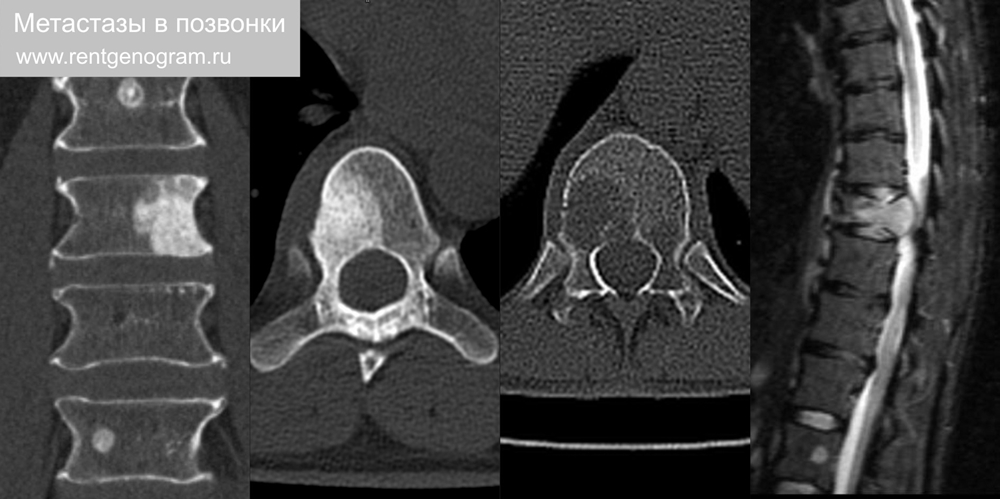
7.1 Метастаз
Метастазы в позвонки — вторичное поражение позвоночника из первичной опухоли, среди которых чаще: рак молочной железы, легких, простаты, почек, лимфома и реже другие. Чаще множественные, реже солитарный. Склеротические метастазы (↓Т1, ↓Т2, ↑КТ) преимущественно из: рака простаты, остеосаркомы и медуллярный рак щитовидной железы. Литическими метастазы (↓Т1, ↓↑Т2, ↓КТ) преимущественно из: рак молочной железы, лимфома и уротелиальная карцинома.
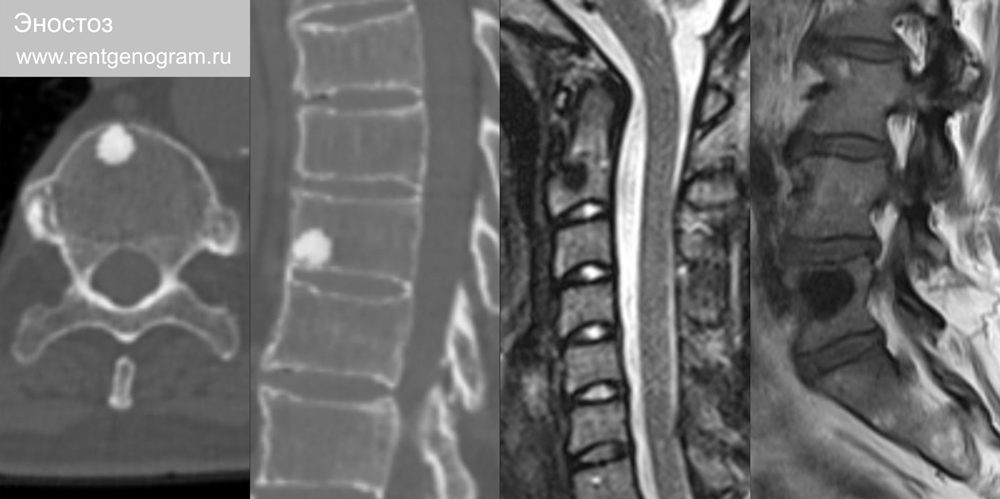
7.2 Эностоз
Чаще солитарные (реже 2-3шт) «островки» компактной костной ткани посреди губчатого вещества. Является аномалией развития. Высокая плотность на рентгене и КТ. На МРТ ↓Т1, ↓Т2 и ↓STIR. Могут иметь мелкие спикулы или ровные контуры, без отёка, чаще мелких размеров. Не имеет принципиального клинического значения (дифференциальная диагностика с метастазами).
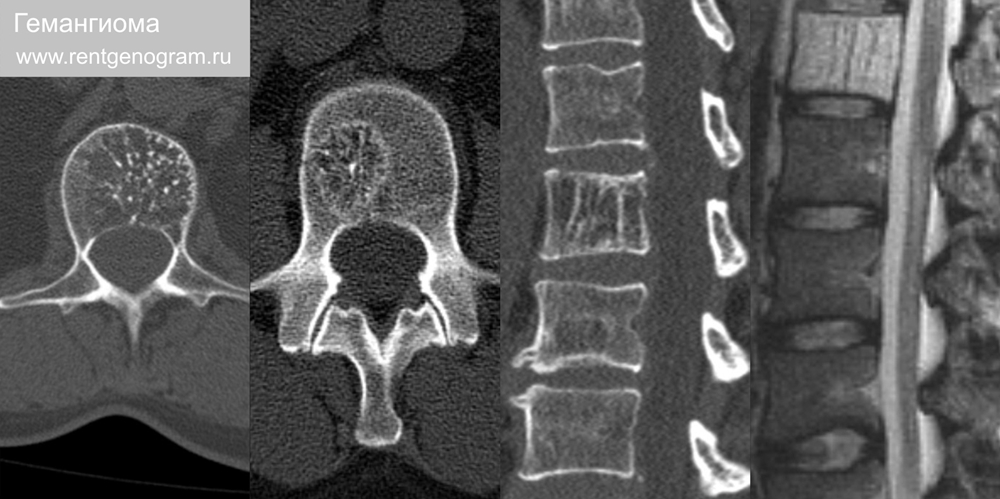
7.3 Гемангиома
Наиболее распространенные доброкачественные новообразования позвонков (это не настоящие опухоли, а венозные мальформации). Большинство гемангиом протекают бессимптомно. На КТ имеют на сагитталах продольную исчерченность, а на аксиалах вид «соли с перцем» из-за утолщения вертикальных трабекул. Лечение большинства гемангиом не требуется. Дифференциальная диагностика с метастазами и жировыми фокусами в костном мозге.
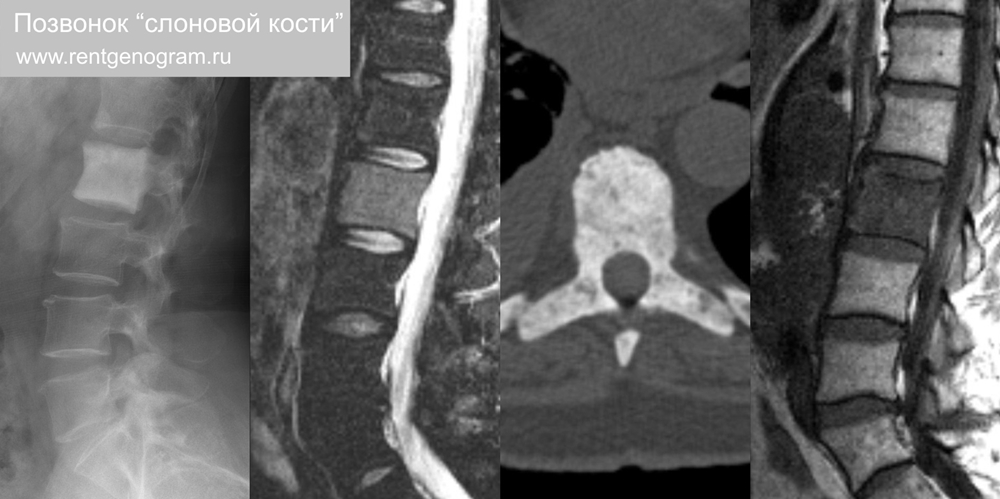
7.4 «Слоновая кость»
Диффузное, однородное поражение тела позвонка с повышением плотности на КТ и рентгене, без изменений размеры и контуров. Разные причины имеют возрастные кореляты. Детский возраст: наиболее частая причина лимфома (обычно лимфома Ходжкина), остеосаркома, остеобластома, нейробластома, медуллобластома и реже саркома Юинга. У взрослых: остеобластические метастазы (при рак простаты или молочной железы), реже лимфома (обычно лимфома Ходжкина), туберкулезный спондилит, хордома и SAPHO-синдром.
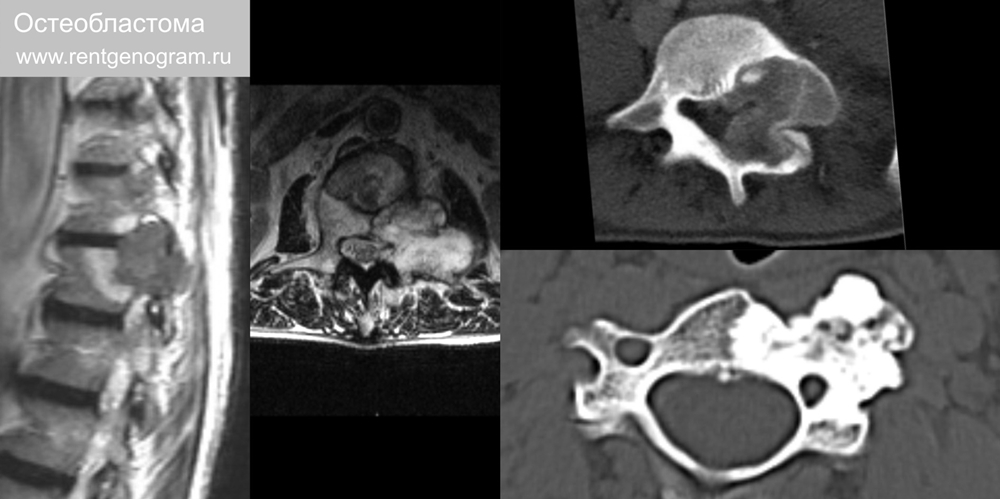
7.5 Остеобластома
Редкая локально агрессивная костеобразующая опухоль. Они крупные (>2 см) и чаще поражают осевой скелет. Манифест в 20-30 лет. М:Ж – 2:1. Диагностические критерии: литическая опухоль кости размером более 2см, четкие границы опухоли, экспансивный рост, без инвазии в кость-источник. Расположение позвоночник: 40% (часто вовлекается задний опорный комплекс).
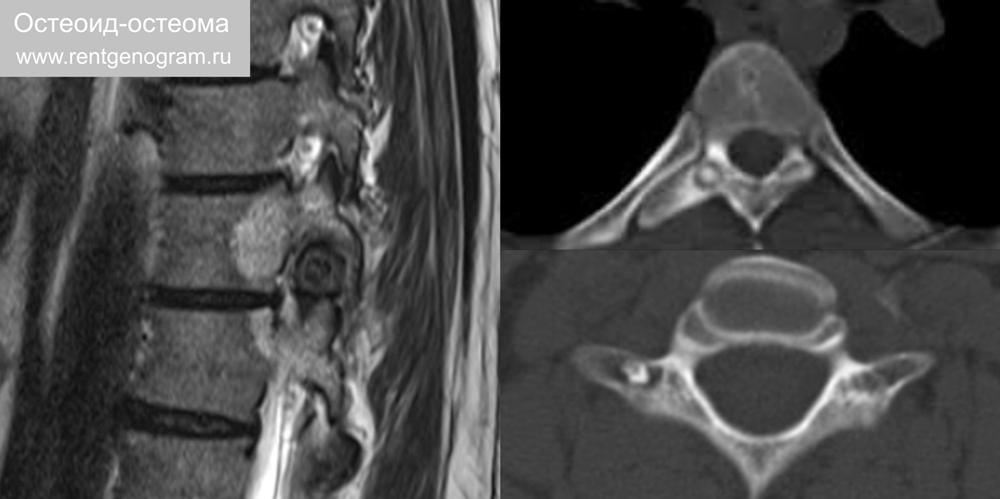
7.6 Остеоид-остеома
Доброкачественная костеобразующая опухоль. Обычно возникает у подростков (10-35 лет). Имеет характерный вид очага, окруженного склеротической реакцией. Вызывает ночные боли, уменьшающиеся от НПВС. 10% всех доброкачественных поражений костей.
Локализация в позвоночнике: поясничный отдел 59%, шейный 27% и грудной отдел 12%.
8. ИЗМЕНЕНИЕ КОСТНОГО МОЗГА
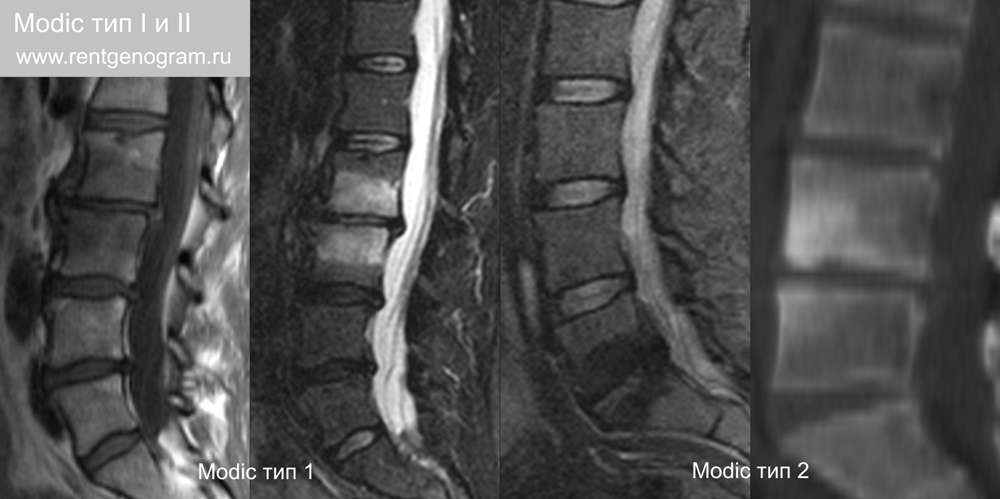
8.1 Modic I и II тип
Modic I тип — представляет собой отек и воспаление костного мозга (↓Т1, ↑Т2 и ↑STIR).
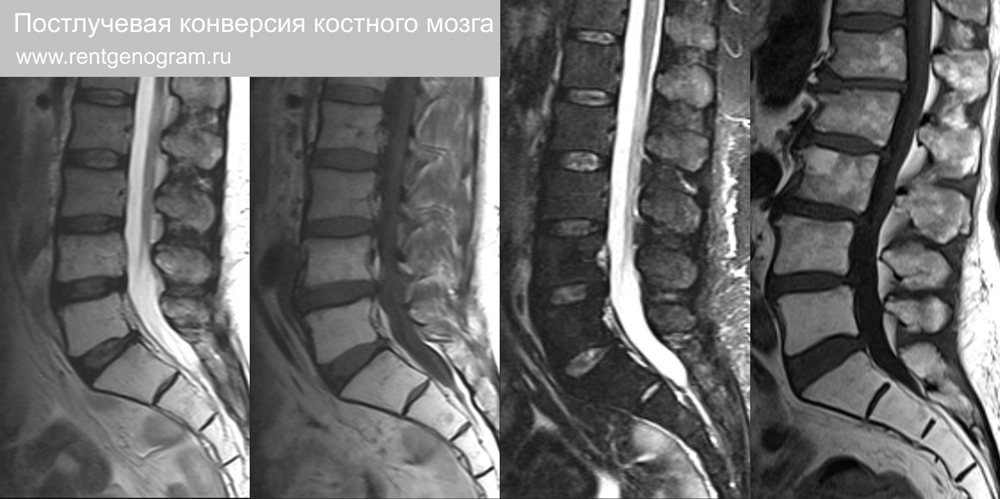
Modic II тип — конверсия красного гемопоэтического костного мозга в желтый жировой костный мозг (↑Т1, ↑Т2, ↓STIR и ↑КТ) со склеротической реакцией на КТ. 3-й тип Modic отдельно выделять сомнительно – склероз на КТ соответствует жировой перестройки костного мозга на МРТ (т.е. Modic II тип).
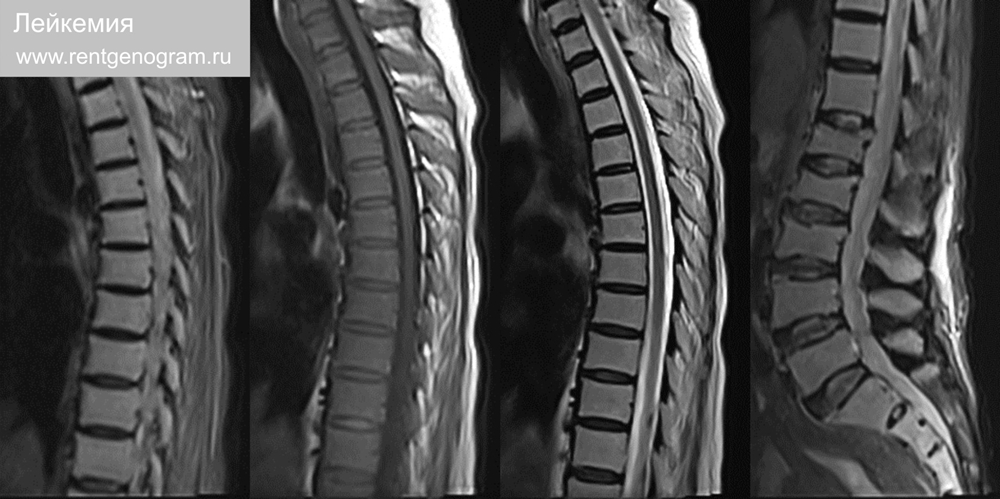
8.2 Лейкемия
Заболевание характеризуется инфильтрацией костного мозга, не всегда проявляется на визуализации. Признаки: остеопения на рентгене и КТ. Может быть коллапс тела позвонка (vertebra plana) На МРТ — T1 диффузный ↓ сигнал и ↑Т2. Костный мозг однородный, без жировых включений. Литические поражения костей и внутримышечные лейкемические инфильтраты.
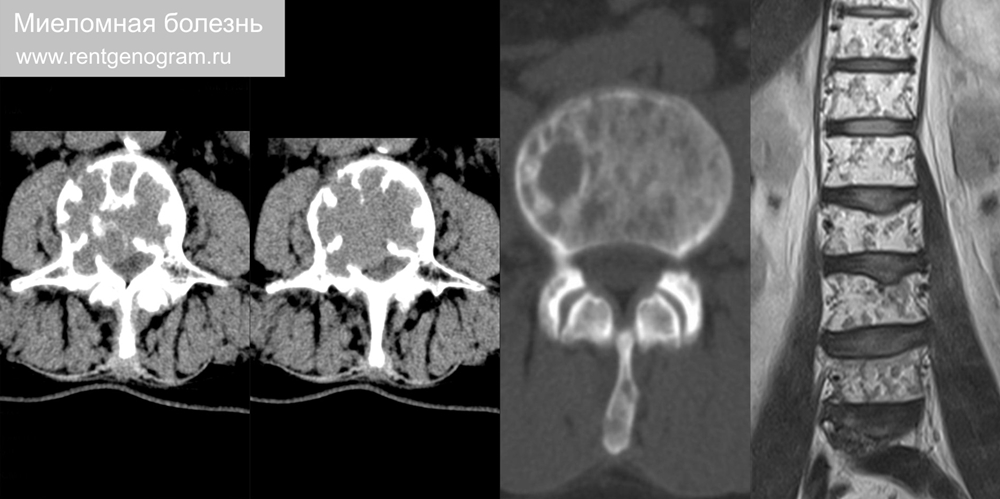
8.3 Миелома
Частая злокачественное новообразование у пациентов старше 50-70 лет. Диффузно-очаговые поражения осевого скелета. Патологические компрессионные переломы позвонков. Биохимический маркер — белок Бенс-Джонса в анализах мочи. Типичнеы участки поражения: ребра, череп, плечевой пояс, таз, длинные трубчатые кости.
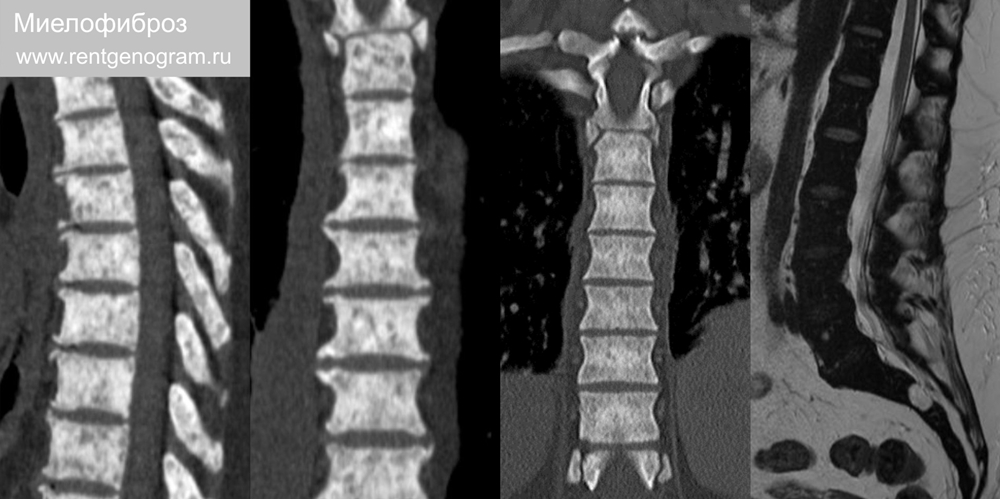
8.4 Миелофиброз
Миелопролиферативное новообразование, при котором костный мозг замещается коллагеновой соединительной тканью, что приводит к прогрессирующему фиброзу. Для него характерно: остеосклероз, экстрамедуллярный кроветворение, прогрессирующая спленомегалия. Типичное распределение: осевой скелет, ребра, проксимальные отделы плечевой и бедренной костей. Сцинтиграфия костей демонстрирует вид «суперскана».
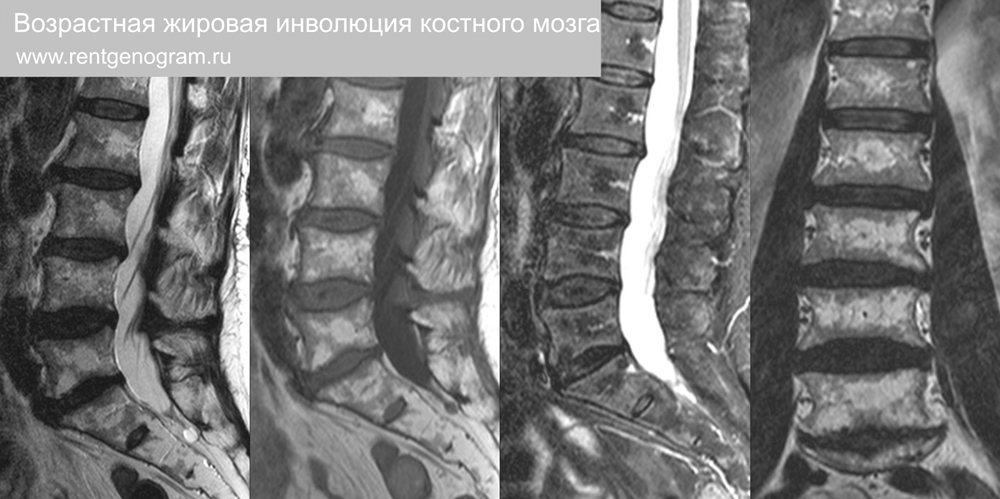
8.5 Возрастная жировая инволюция костного мозга
С возрастом в костном мозге возрастает численность и размеры фокусов жировой дегенерации кровяного ростка. На МРТ это отражается в виде очагов и диффузных зон ↑Т1 ↑Т2 ↓STIR. Клинического значения не имеет, является естественным процессом. Обнаруживается в среднем возрасте вокруг базивертебральных вен, что отражает истощение костного мозга.
9. МЕТАБОЛИЧЕСКИЕ И ГЕНЕТИЧЕСКИЕ ИЗМЕНЕНИЯ
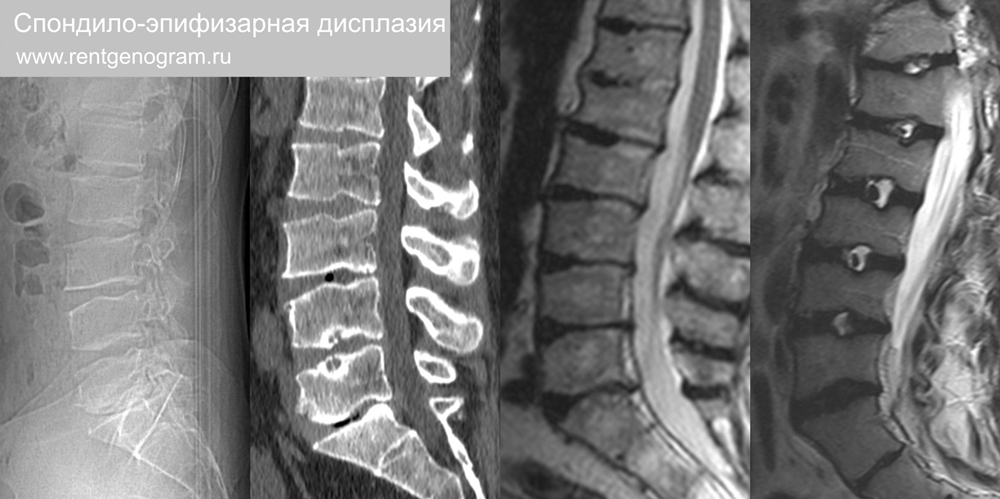
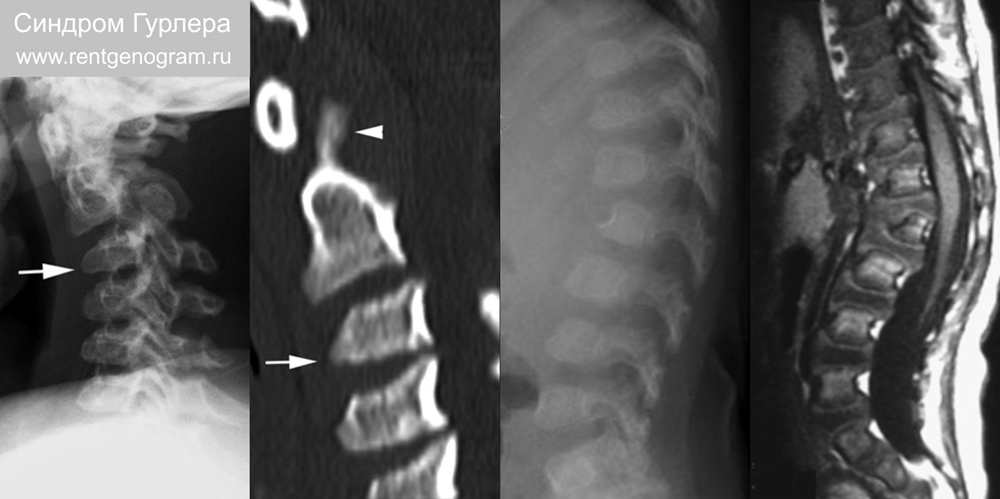
9.1 Мукополисахаридоз I тип (синдром Гурлева)
Синдром Гурлера (дефектным гена IDUA, кодирующего α-L-идуронидазу) с аутосомно-рецессивным наследованием. Глубокая умственная отсталость. Визуализация: гипоплазия зуба С2 и атлантоаксиального подвывиха. Тела позвонков гипопластичны и имеют передне-нижнию клювовидную деформацию. «Нижний клюв» тел позвонков также наблюдается при: ахондроплазии, врожденном гипотиреозе, трисомии 21 хромосомы и различных нервно-мышечных заболеваниях. Смерть в первые 10 лет.
Рис. гипоплазия шейных позвонков с патогномоничным «нижним клювом» и гипоплазия зубовидного отростка.
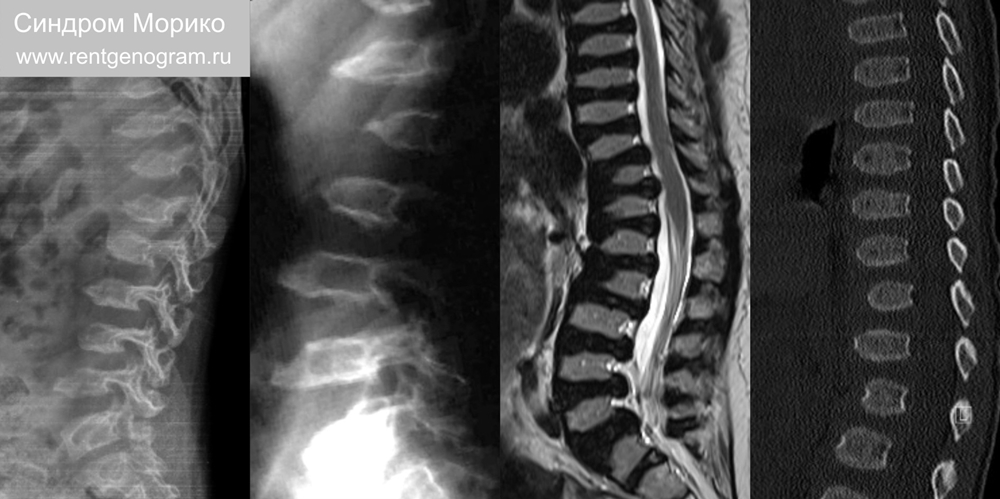
9.2 Мукополисахаридоз IV тип (синдром Морико)
Синдром Моркио — аутосомно-рецессивный мукополисахаридоз. Проявляется в возрасте около 2 лет, интеллект нормальный. Клинические особенности — тяжелая карликовость.
На визуализации: коническая форма тела позвонка (равномерное сокращение верхней и нижней высоты переднего края в отличие от «клюва» при синдроме Гурлера), платиспондия, гипоплазия зубовидного отростка и атлантоаксиальный подвывих. Продолжительность жизни колеблется в пределах 30-40 лет.
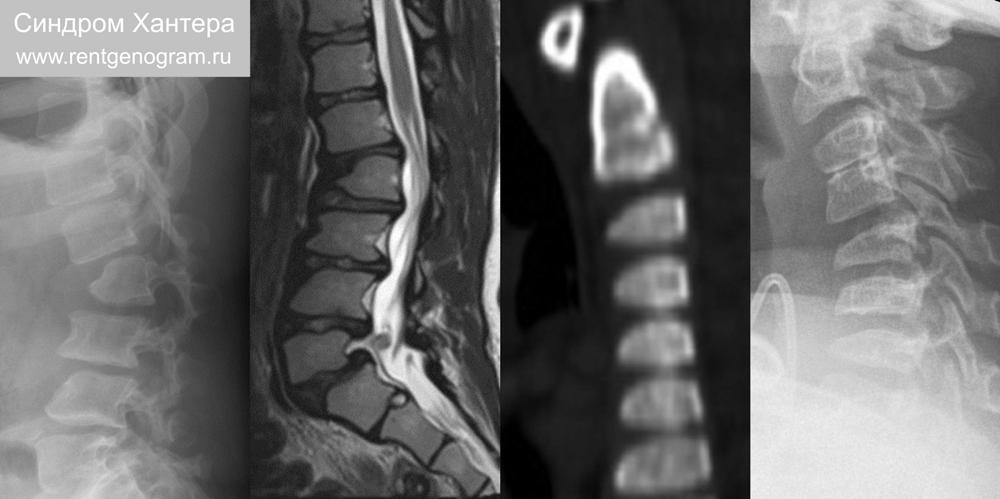
9.3 Мукополисахаридоз II тип (синдром Хантера)
Х-сцепленное рецессивное заболевание, поэтому чаще встречается у мужчин. Невысокий рост и когнитивный дефицит. Характерные скелетные аномалии: множественный дизостоз, макроцефалия (+толстый череп), грудопоясничный кифоз, дисплазия тазобедренного сустава (гипоплазия вертлужной впадины), вальгумная деформация, компрессия спинного мозга, широкие ключицы и ребра. Пациенты с тяжелыми формами могут дожить до 10-20 лет, а с легкими формами до 60-70 лет.
10. ЛИТЕРАТУРА
- Belani KG, et al. Children with mucopolysaccharidosis: perioperative care, morbidity, mortality, and new findings. J Pediatr Surg 1993;28:403–8.
- Kachur E, Del Maestro R. Mucopolysaccharidoses and spinal cord compression: case report and review of the literature with implications of bone marrow transplantation. Neurosurgery-Baltimore 2000;47:223–9.
- Kirkpatrick K, Ellwood J, Walker RW. Mucopolysaccharidosis type I (Hurler syndrome) and anesthesia: the impact of bone marrow transplantation, enzyme replacement therapy, and fiberoptic intubation on airway management. Paediatr Anaesth 2012;22:745–51.